Cuando el flujo normal de sangre cargada de oxígeno no puede llegar en un momento dado a una parte del cuerpo, se produce una isquemia. Si la sangre va dirigida al corazón y el flujo se interrumpe momentáneamente, el evento se conoce como isquemia cardíaca. Algunas veces ésta produce dolor (angina de pecho). En otras ocasiones no produce síntomas y entonces se denomina isquemia silenciosa o silente. No por ser silenciosa es menos peligrosa. Entérate si tienes riesgo de sufrirla y cómo se trata.
Un síntoma es una llamada de alerta. La presión en el pecho, el dolor, o las náuseas, por ejemplo, indican que hay algún problema con el corazón. Sin embargo, hay condiciones, que se presentan sin aviso previo. Ese es el caso de la isquemia silenciosa, que recibe precisamente el nombre por ocurrir sin levantar sospechas.
Lo ideal es que la sangre pueda viajar libremente por las arterias para llevar oxígeno a todas las áreas del cuerpo. Cuando por diferentes razones (una dieta alta en grasa, niveles elevados de colesterol, sedentarismo, tabaquismo y/o herencia, entre otros), las arterias se obstruyen o se tapan y se van volviendo cada vez más estrechas, el flujo de sangre puede interrumpirse, dejando al músculo cardíaco temporalmente desprovisto de oxígeno. Este evento puede producir dolor (lo que llamamos angina de pecho, el síntoma más común de la enfermedad arterial coronaria oCAD por sus siglas en inglés), o, por razones que hasta el momento no se conocen con exactitud, no producir ningún síntoma en algunas personas que sufren episodios de isquemia.
Es posible que, a pesar de que las arterias estén bloqueadas, el corazón pueda seguir recibiendo suficiente sangre mientras la persona se encuentra en reposo, pero tiene el riesgo de sufrir la isquemia cuando realiza una actividad física intensa o está bajo mucho estrés.
El que no tenga síntomas no significa que sea inofensiva. Si la isquemia es intensa y prolongada puede causar un infarto o, sea un ataque al corazón, que equivale a la muerte del tejido cardíaco. Además, la isquemia silenciosa puede tener otras consecuencias, como alterar el ritmo del corazón (taquicardia o fibrilación ventricular), reducir la capacidad de bombeo del corazón, causando desmayos o un paro súbito del corazón (paro cardíaco).
Entérate si tienes riesgo de sufrir una isquemia silenciosa
Según informa la Asociación Americana del Corazón (AHA por sus siglas en inglés), de 3 a 4 millones de estadounidenses padecen episodios de isquemia silenciosa. Las personas de la tercera edad, las que han sufrido un ataque cardíaco, las que padecen de diabetes y las mujeres, tienen mayores probabilidades de sufrirla.
Los siguientes son los factores de riesgo más importantes:
- Haber sufrido un ataque cardíaco previamente
- Padecer de enfermedad arterial coronaria (CAD)
- Tener diabetes
- Tener presión alta (hipertensión)
- Obesidad
- Consumo excesivo de alcohol y drogas
- Tabaquismo
- Problemas en las arterias coronarias
- Genética (otras personas en la familia que la padecen o la han padecido)
- Falta de actividad física/sedentarismo
Cómo se detecta la isquemia silenciosa:
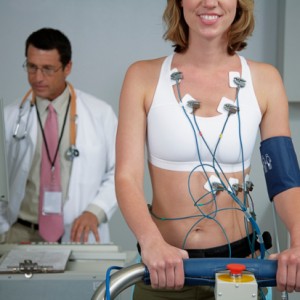
La isquemia silenciosa no da síntomas. Las personas descubren que la tienen casi siempre en la consulta del doctor, cuando pasan por pruebas de rutina, como un electrocardiograma o unaprueba de esfuerzo (conocida como stress test en inglés) que detectan que el corazón no recibe suficiente sangre. Si se sabe que las personas que experimentan episodios de angina o dolor en el pecho, por lo general también sufren de isquemia silenciosa.
Si has tenido un ataque cardíaco, tu cardiólogo pondrá especial atención en detectarla, ya que la isquemia silenciosa aumenta las probabilidades de sufrir un segundo infarto.
Cómo tratar la isquemia silenciosa:
El tratamiento para la isquemia persigue mejorar el flujo de sangre al corazón y que este reciba suficiente oxígeno. El cardiólogo, probablemente te recete aspirina u otro medicamento que “adelgace” la sangre; vasodilatadores del tipo de la nitroglicerina que mejoran el riego sanguíneo al corazón; bloqueadores beta para disminuir la frecuencia de los latidos del corazón y que baje la presión arterial, de forma que el corazón trabaje menos. O podría recomendar bloqueadores de los canales de calcio, que también ayudan a que el corazón trabaje menos bajando el pulso y aumentan el flujo de sangre al corazón actuando en las células de los músculos de las arterias. O podría elegir darte uno de los inhibidores de la enzima convertidora de angiotensina o la ranolazina que utilizan otros mecanismos para ayudar al corazón a que trabaje menos. Y también podría recomendarte que tomes medicamentos para reducir el colesterol en tu sangre.
En algunos casos severos, es necesaria una intervención, como la angioplastia y la colocación destents o un bypass coronario o derivación coronaria.
Desde luego que todos los pacientes se benefician si realizan cambios positivos en su estilo de vida. Dejar de fumar es imprescindible, así como evitar el humo de segunda mano. Una dieta saludable y un programa de ejercicios, aprobado por el doctor, les proporcionará muchos beneficios. También es importante controlar los niveles de su presión arterial y su colesterol, así como la diabetes.
Ya sabes de qué se trata una isquemia silenciosa. No esperes a enterarte que la tienes en la sala de emergencias del hospital tras sufrir un infarto. Si tienes factores de riesgo, consulta con tu médico y comienza a tomar las medidas necesarias para mantener un corazón sano.
Hoy en día, el cardiólogo clínico tiene a su disposición una amplia variedad de pruebas de provocación de isquemia, que van desde la prueba de esfuerzo convencional, el SPECT, el ecocardiograma de estrés y la RMC. En el momento actual, parece razonable que a la hora de elegir una prueba de provocación de isquemia, el clínico opte por una que tenga como provocador de stress el ejercicio físico. Esto se debe a que la capacidad funcional es uno de los indicadores pronósticos más poderosos, siendo el pronóstico del paciente tanto mejor cuanto mayor es su tolerancia al ejercicio físico.
La opción de la RMC en la evaluación de isquemia miocárdica, Además es importante remarcar, que junto a las excelentes condiciones que posee la RMC para la detección de isquemia miocárdica, se agregan los datos adicionales que aporta sobre función y estructura cardíaca. Esto hace que la RMC sea una herramienta muy útil para el estudio de las cardiopatías congénitas, las miocardiopatías, y para valorar la presencia de viabilidad miocárdica (para la cual es considerada la técnica de elección).
Si una vez efectuadas las consideraciones anteriores, se estima que el test más apropiado para un paciente determinado es una RMC, éste deberá ser enviado a un centro de resonancia magnética altamente calificado,debido al grado de complejidad para su realización y a que se requiere un importante nivel de experiencia.
En Diagnostico Especializado por Imagen nos ponemos a sus ordenes con una amplia gama de estudios de cardiología y cardiovasculares
CHECK UP CARDIO
Es un conjunto de estudios que buscan principalmente:
- Conocer el verdadero estado de salud cardiovascular del individuo.
- Detectar padecimientos tales como la Hipertensión, Diabetes Mellitus, Colesterol Elevado, Acido Úrico elevado.
- Además nos permite conocer el nivel de acondicionamiento cardiovascular.
- Y en base a esta información estimar la probabilidad y el tiempo de Padecer un Infarto del Corazón.
Todos sabemos la importancia del corazón y el sistema cardiovascular, Realizarse periódicamente un CHECK UP CARDIOLOGICO significa un paso importante ya que sabrá en que condiciones se encuentra y permite prevenir riesgos.
“Cuidando el corazón cuidas tu vida!”
- ELECTROCARDIOGRAMA
- HOLTER DE RITMO CARDIACO DE 24 HORAS
- ECOCARDIOGRAMA DOPPLER COLOR
- MONITOR AMBULATORIO DE PRESION ARTERIAL
- PRUEBA DE ESFUERZO.
- RESONANCIA DE CORAZÓN
Para mas información o para agendar una cita
al tel. 31219913. www.dei.org.mx